![]() La leptospirose s’attrape lorsque des bactéries fines et mobiles nommées « leptospires » pénètrent dans l’organisme.
La leptospirose s’attrape lorsque des bactéries fines et mobiles nommées « leptospires » pénètrent dans l’organisme.
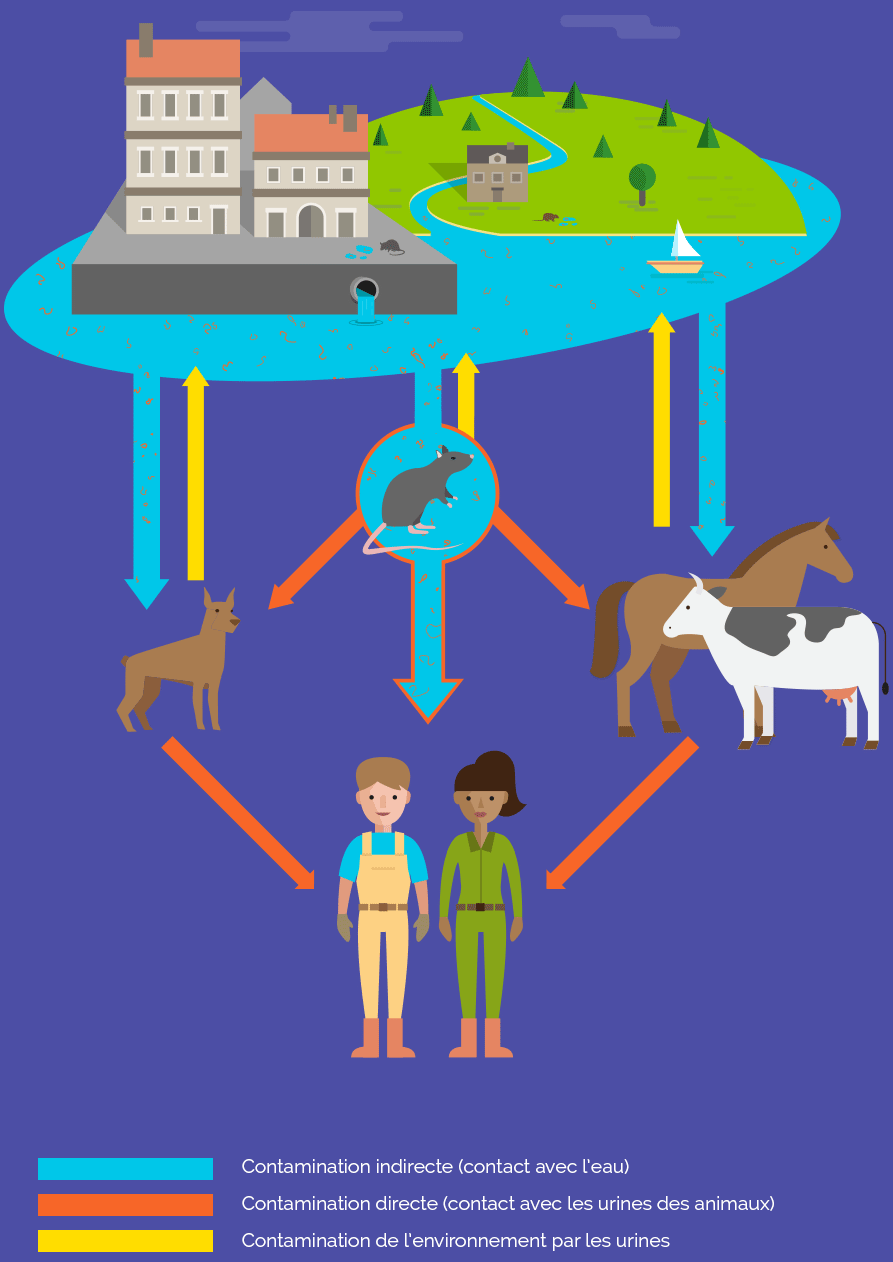
Ceci peut arriver lorsque l’on est au contact d’animaux porteurs de la maladie (vivants ou morts) ou d’un milieu humide souillé par leur urine (eau douce, boue).
Les leptospires peuvent pénétrer au travers de plaies, d’égratignures, des muqueuses (oculaires, buccales, nasales, …) et même d’une peau saine macérée.
La maladie du rat
La leptospirose est une zoonose véhiculée par les animaux. De nombreux mammifères peuvent transmettre cette maladie, tels que des animaux :
- sauvages (rats, ragondins…)
- d’élevage (porcins, ovins et bovins)
- domestiques (chiens, chevaux…)
La leptospirose est souvent appelée la « maladie du rat » car les rongeurs dont les rats sont les principaux porteurs de la leptospirose ictérohémorragique. Ils sont porteurs sains.
Dans l’organisme hôte, les leptospires vont se multiplier et se propager via le sang vers différents organes comme le foie, les poumons ou les reins. Les bactéries présentes dans les reins sont évacuées dans l’environnement naturel par les urines, contaminant ainsi les sols et les cours d’eau.
Le leptospire : une bactérie résistante en milieu humide même à 4°C
Les leptospires persistent plus ou moins longtemps selon les milieux. Ainsi, ces bactéries survivent plus de 6 mois dans un sol saturé d’urine mais à peine 1 jour dans l’eau de mer. Les leptospires craignent l’eau salée, c’est une maladie d’eau douce (1).
Une étude in vitro réalisée en laboratoire a récemment montré que les leptospires Icterohaemorrhagiae résistent et maintiennent leur pouvoir pathogène pendant 1 an dans une eau douce à 20°C et 10 mois à 4°C. (2)
Ainsi, bien que la leptospirose soit connue comme une maladie tropicale, les bactéries responsables de cette infection survivent et restent virulentes même dans les eaux froides.
LA LEPTOSPIROSE, UNE MALADIE DUE À UNE BACTÉRIE À LA SURVIE INATTENDUE
Pr. ANDRÉ FONTAINE
Vétérinaire infectiologue spécialisée en zoonoses infectieuses
Une maladie difficile à diagnostiquer
Après une phase d’incubation de 7 à 12 jours voire 1 mois, la leptospirose se manifeste par un syndrome pseudo-grippal (fièvre avec frissons, myalgies, céphalées, troubles digestifs fréquents) laissant supposer plusieurs maladies.(3) La leptospirose est donc difficile à diagnostiquer.
Les cas graves évoluent rapidement vers une défaillance multi-viscérale potentiellement mortelle, caractérisée par une insuffisance rénale, des hémorragie viscérales et un ictère, tout ceci pouvant entraîner une hospitalisation, jusqu’aux soins intensif en réanimation. (4,5)
C’est pourquoi, il est important de rechercher les activités à risque dans le but d’orienter le diagnostic le plus rapidement possible et d’offrir un traitement efficace avant une multiplication des atteintes. Les formes identifiées précocement se traitent avec une antibiothérapie. Les formes graves nécessitent elles des traitements spécifiques en fonction des organes touchés par la leptospirose (dialyse, par exemple).

Organismes de référence
- http://www.who.int/topics/leptospirosis/en/
- https://sites.google.com/site/gleanlepto/home
- http://invs.santepubliquefrance.fr/beh/2017/8-9/pdf/2017_8-9.pdf
- https://www.pasteur.fr/fr/sante-publique/CNR/les-cnr/leptospirose
Déclarer un cas de leptospirose au CNRL
Vous avez des questions ?
Vous souhaitez mettre en place des actions de sensibilisation et de prévention ?
(1) Ferguson IR. A european Perspective on Leptospirosis. Microbiology Europe 1994 ; janv-fév : 8-11
(2) G. André-Fontaine, «Waterborne Leptospirosis: Survival and Preservation of the Virulence of Pathogenic Leptospira spp. in Fresh Water. »Curr Microbiol. 2015 Jul;71(1):136-42
(3) Adler B. (Ed) Leptospira and Leptospirosis, Current Topics in Microbiology and Immunology Sringer-Verlag Berlin Heidelberg 2015; 387: 1-293. DOI 10.1007/978-3-662-45059-8
(4) L. Filleul et al. ; Santé Publique France – La leptospirose dans les régions et départements français d’outre-mer ; Bulletin Epidémiologique Hebdomadaire ; 4 avril 2017 ; numéro 8-9
(5) Hartskeerl et al, Emergence, control and re-emerging leptospirosis: dynamics of infection in the changing world, 2011, Clinical Microbiology and Infection, vol 17: 494-501