Une zoonose à répartition mondiale
Animaux, hommes, zone rurale, zone urbaine, la leptospirose est une maladie infectieuse à répartition mondiale1. On évalue chaque année à 500 000 le nombre de cas sévères avec une létalité comprise entre 5% et 20%2 en fonction des zones géographiques, des plans de gestion de l’eau et des habitudes de vie des populations.
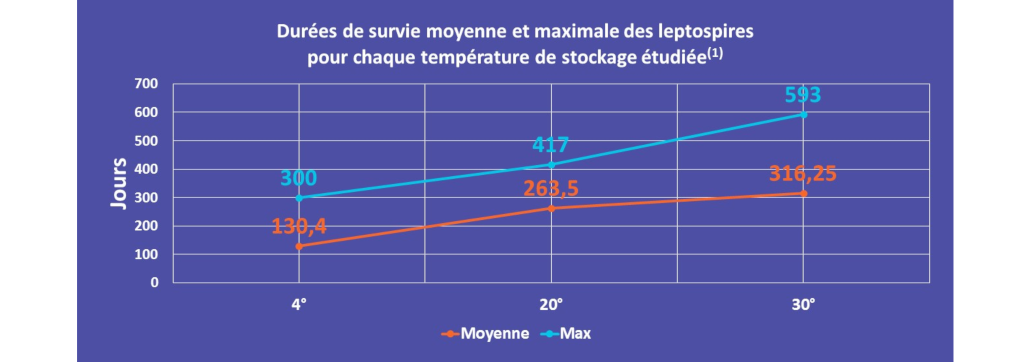
Les animaux ont un rôle clé dans la distribution de la maladie. Les rongeurs, porteurs sains, peuvent contaminer par contact direct leurs congénères lors de la reproduction ou toutes autres espèces animales par contact avec les urines contaminées. On parle de contact indirect, lorsque la contamination s’opère dans un environnement souillé par la bactérie (eau douce des rivières, flaques, cours d’eau, boues…).
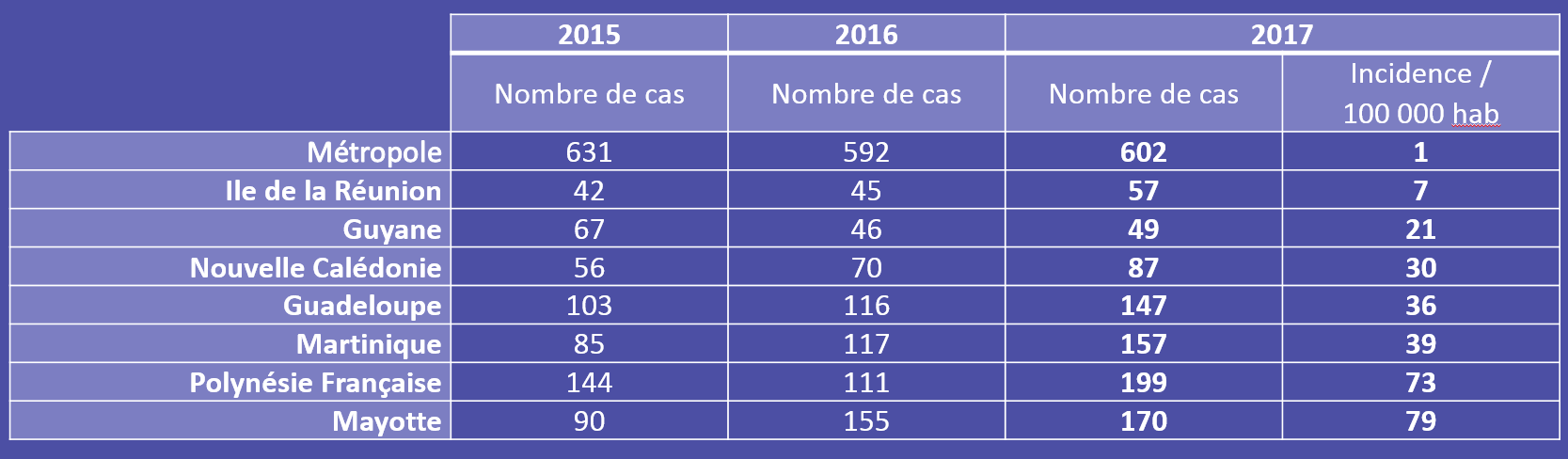
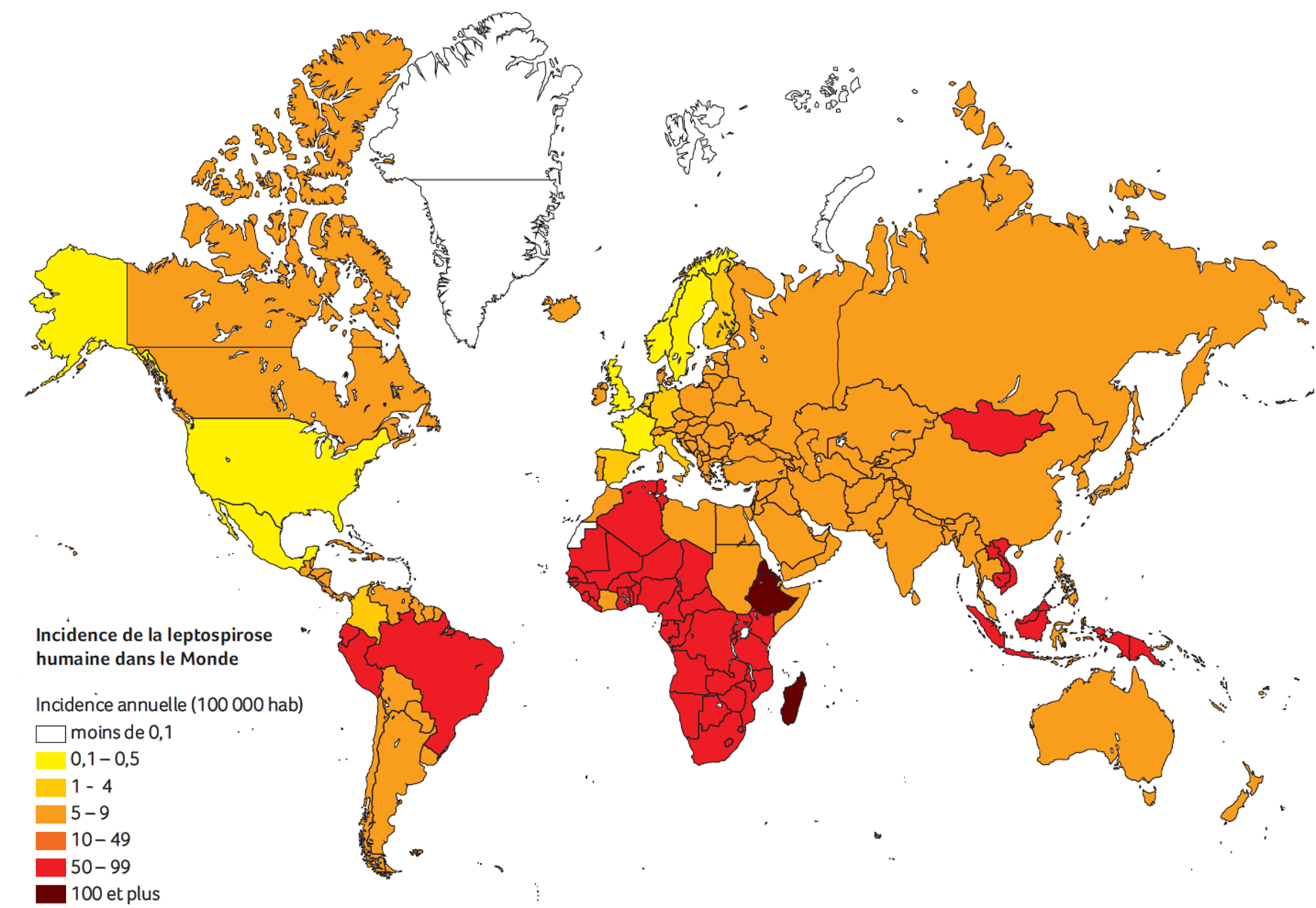
Les cas de transmission interhumaine ne se produisent que rarement1. La contamination chez l’homme se fait principalement par contact indirect avec une eau souillée, lors d’une activité professionnelle, sportive ou récréative (canoë-kayak, pêche, baignades…). La proximité des populations avec les réservoirs est un facteur d’autant plus aggravant. A ce titre l’urbanisation galopante, mal contrôlée et les critères socio-économiques peuvent avoir un impact sur l’incidence de la leptospirose. Plusieurs études réalisées au Brésil3,4 ont démontré que les populations ne bénéficiant pas d’un approvisionnement en eau et d’un réseau d’égout étaient beaucoup plus exposées à la leptospirose que dans les zones résidentielles. Ce phénomène est d’autant plus accentué lors des saisons à fortes précipitations où les sols lessivés par les eaux de pluie entraînent les bactéries vers les cours d’eau, lacs… et donc les zones d’habitation. La contamination est d’autant plus importante que les populations défavorisées ne sont pas équipées de vêtements ou de chaussures adaptés à une bonne protection. Ainsi, dans les régions tropicales ou subtropicales, l’incidence peut être 100 fois plus élevée que dans les régions tempérées (incidence chez l’homme : 100 pour 100 000 habitants par an sous les tropiques humides)2. En zone tempérée, le risque est bien réel mais méconnu à cause notamment d’absence de structure de surveillance. En France, le Centre National de Référence des Leptospires au sein de l’Institut Pasteur, analyse chaque année entre 3000 et 4000 sérums pour le diagnostic de la leptospirose. Nous sommes le pays industrialisé où l’on déclare le plus de cas de leptospirose humaines avec près de 600 cas annuels dont la moitié sont diagnostiqués dans les DOM-TOM2. Mais ce chiffre ne représente qu’une partie des cas de leptospirose puisque les signes cliniques sont non spécifiques et peuvent évoquer d’autres pathologies comme la grippe saisonnière, la dengue ou encore le Chikungunya (forte fièvre, myalgies, céphalées, nausées…)ou des cas de leptospirose de formes bénignes non référencées.
Les activités à risque sont variées. Dans leur rapport de 2005, le Conseil Supérieur d’hygiène publique de France5 identifie les activités professionnelles les plus à risque parmi les cas de leptospirose enregistrés de 1988 à 2003 : agriculture ou élevage (54,7%), égout ou voirie (14,5%), bâtiments et travaux publics (13%), boucherie ou abattoirs (5,4%)… ou en fonction des activités de loisirs : baignade (30%), pêche (18%), canoë-kayak (8%)…
Des cas groupés ont été observés lors de manifestations sportives, dans le cadre d’une exposition ponctuelle. En 2005, lors d’une course aventure en Floride6, des formes de leptospirose ont été suspectées chez 23% des athlètes parmi les 200 participants. Mais aussi en 2009, lors du Tchimbé Raid de Martinique7, 20 coureurs parmi les 230 au départ ont contracté une leptospirose, dont 5 cas ont développé des formes plus sévères nécessitant une hospitalisation.
Les principaux facteurs de risque identifiés sont les pluies diluviennes intervenues quelques jours avant chacune de ces manifestations sportives, les plaies cutanées des coureurs et l’ingestion d’eau de rivière lors de la course. De fait, la saisonnalité joue un rôle important dans la distribution de la maladie. On observe en métropole un phénomène similaire avec un pic des cas de leptospirose d’août à octobre2, période où les températures sont les plus élevées, les activités nautiques plus nombreuses et le port des équipements de protection individuelle moins respecté.
L’Agence Nationale de Sécurité Sanitaire de l’Alimentation, de l’Environnement et du Travail (ANSES), estime que la leptospirose est l’une des 6 maladies les plus susceptibles d’être affectées par les modifications climatiques en France8.